A ONU (Organização das Nações Unidas) utiliza o IDH (Índice de Desenvolvimento Humano) para indicar o bem-estar da população de um país. Com um índice de 0,754, o Brasil ocupa o 79º lugar do ranking de 188 países.
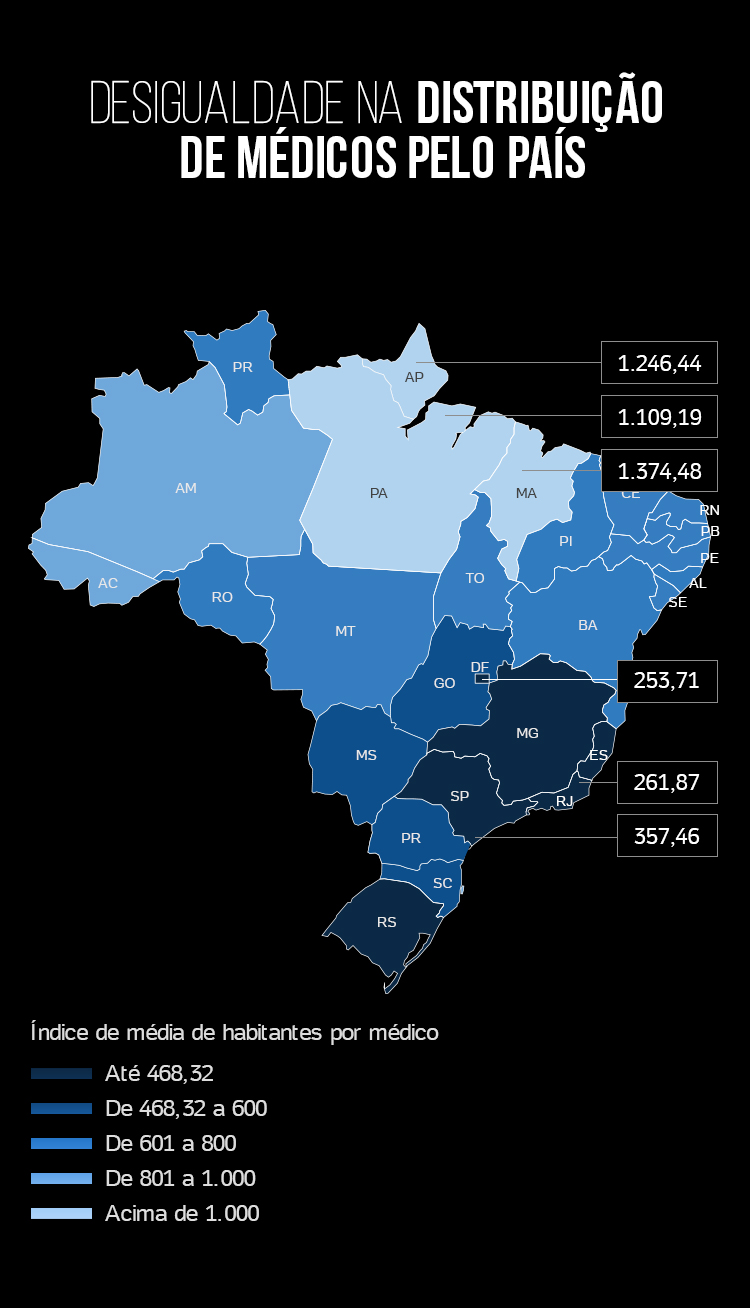
Como o indicador depende de diversos fatores que medem a qualidade de vida, o UOL separou apenas os dados de saúde que compõem o índice, a expectativa de vida e a mortalidade infantil, e os comparou entre os 26 estados mais o Distrito Federal.
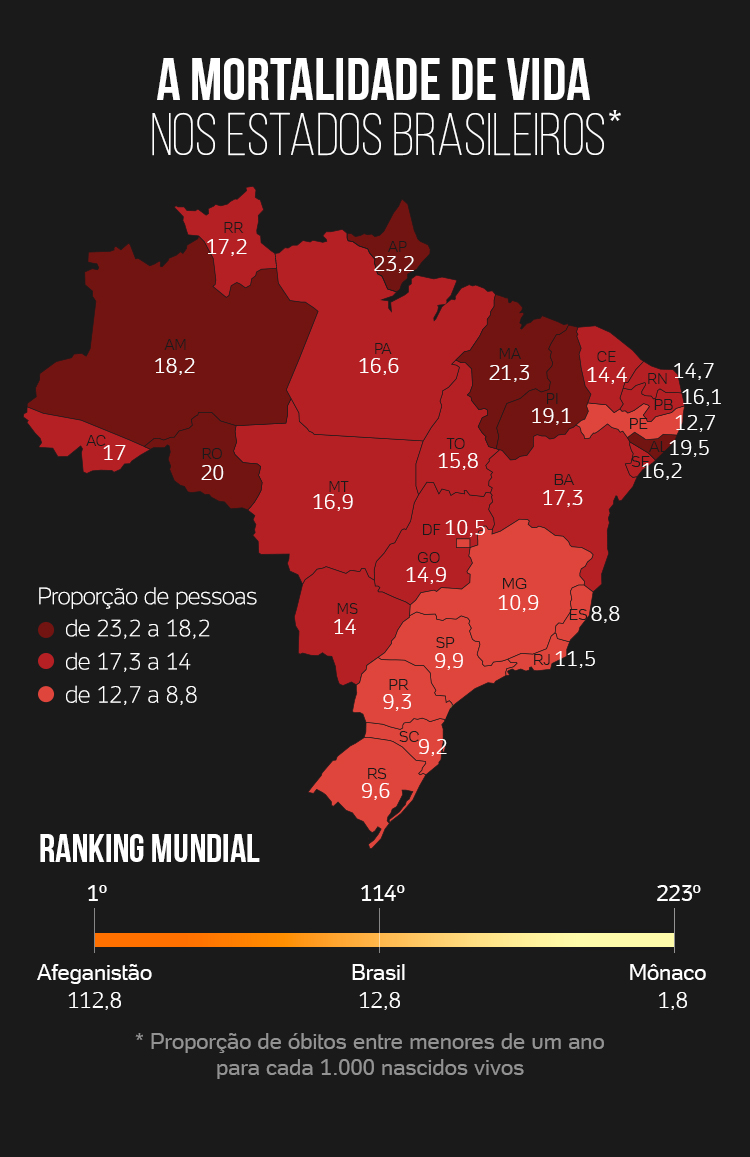
Os cinco estados com a menor taxa de mortalidade infantil ficam no Sul e Sudeste.
O Espírito Santo, com 8,8 mortos no primeiro ano de vida a cada mil nascidos vivos, é o mais bem colocado no ranking. É comparável a Groenlândia, a maior ilha do mundo, na América do Norte, que na escala mundial figura na 144ª posição entre 223 países (quanto mais alta a posição, melhor). Santa Catarina (9,2), Paraná (9,3), Rio Grande do Sul (9,6) e São Paulo (9,9) aparecem na sequência.
Entre os dez mais bem colocados, apenas dois são do Centro-Oeste (Distrito Federal e Mato Grosso do Sul), um do Nordeste (Pernambuco) e nenhum da região Norte.
Os campeões em mortalidade infantil são Amapá (23,2), Maranhão (21,3), Rondônia (20), Alagoas (19,5) e Piauí (19,1). São comparáveis a Trindade e Tobago (72ª posição), na América Central, Argélia (82ª), no norte da África, Ilhas Marshall (84ª), no oceano Pacífico, Paraguai (85ª), na América do Sul, e Nicarágua (88ª), na América Central.
O Afeganistão é o país com a maior taxa de mortalidade no mundo. Enquanto a média brasileira é de 12,8 mortos a cada mil nascidos vivos, no país árabe esse índice é de 112,8 mortos no primeiro ano de vida para cada mil bebês nascidos vivos.
De acordo com relatório "Painel de Indicadores do SUS", da Secretaria de Gestão Estratégica e Participativa do Ministério da Saúde, "a taxa de mortalidade infantil é um importante indicador do acesso e qualidade das ações e serviços de saúde". "A mortalidade neonatal precoce associa-se, mais fortemente, ao direito de acesso e à qualidade dos serviços de saúde, da assistência pré-natal ao parto."
No capítulo "Pacto pela Vida", o relatório diz que "a má qualidade do atendimento na gestação e no parto pode está ligada ao subfinanciamento do SUS refletido na desigualdade regional da cobertura pública".
Professor do Departamento de Medicina Preventiva da Faculdade de Medicina da USP, Mario Scheffer lembra que o SUS não se resume à rede assistencial. "É de sua atribuição a criação e a articulação [com outros setores do governo] de políticas de vigilância sanitária, vigilância epidemiológica e saneamento básico, serviços fundamentais para a redução da mortalidade" e que são precários no interior do país.
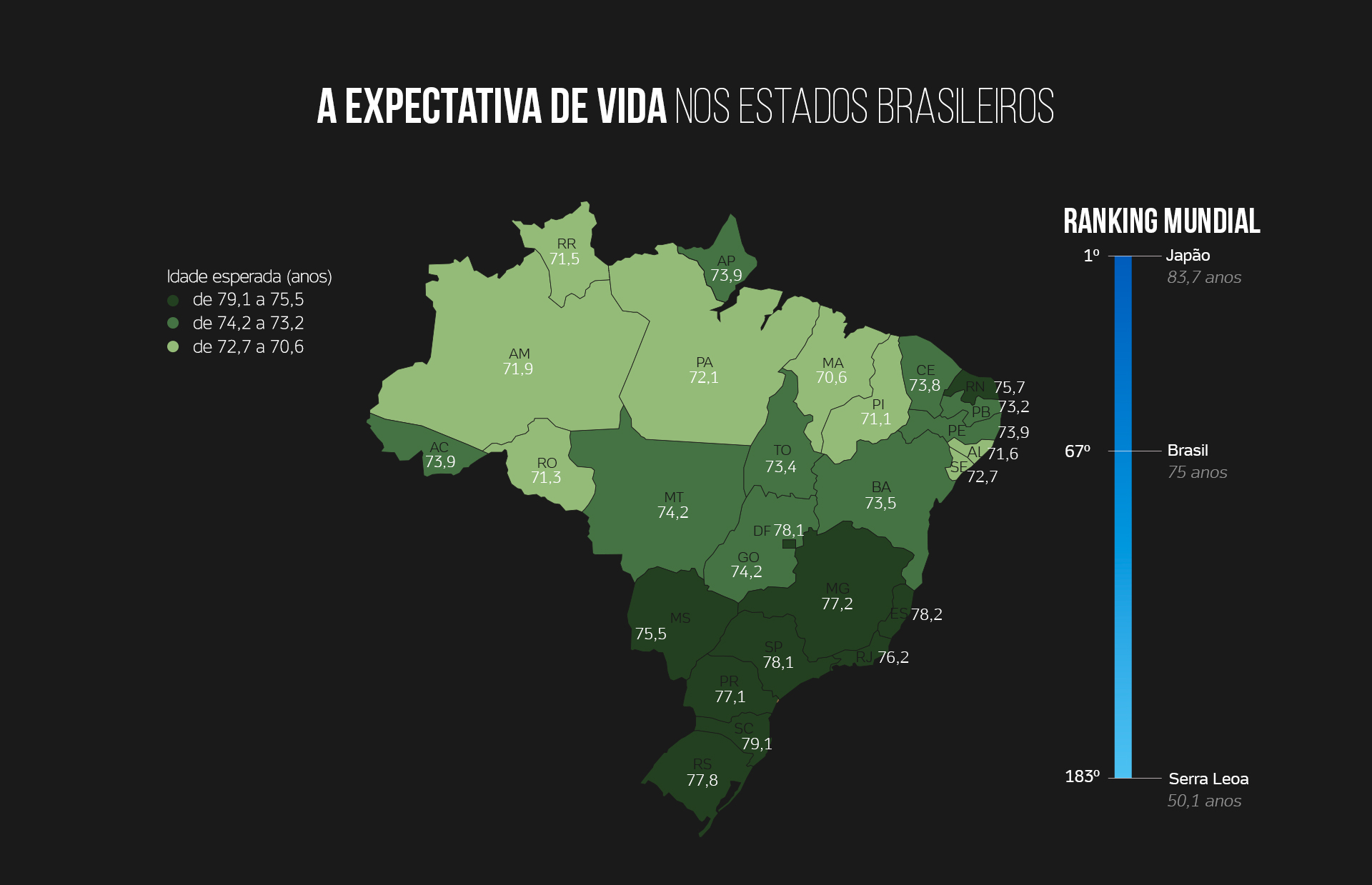
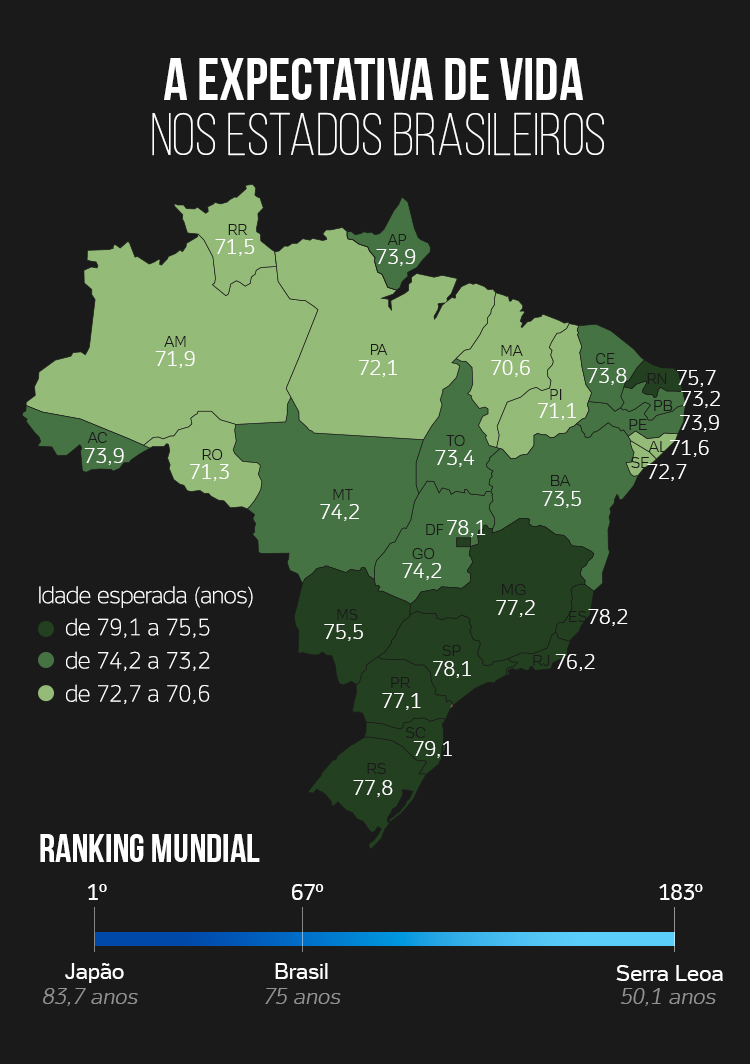
A queda da mortalidade impacta também no aumento da expectativa de vida, o outro indicador de saúde usado pela ONU para compor o IDH. "A expectativa de vida é um indicador que reflete a qualidade de vida de um povo, tem muito a ver com o desenvolvimento socioeconômico de uma região", diz o professor da USP. "No Brasil, esses determinantes de saúde ainda variam de acordo com o extrato de renda e a localização geográfica. Os cortes de investimento pioram a rede assistencial e aumentam a pobreza, refletindo nesses índices."

 Marcelle Souza
Marcelle Souza