
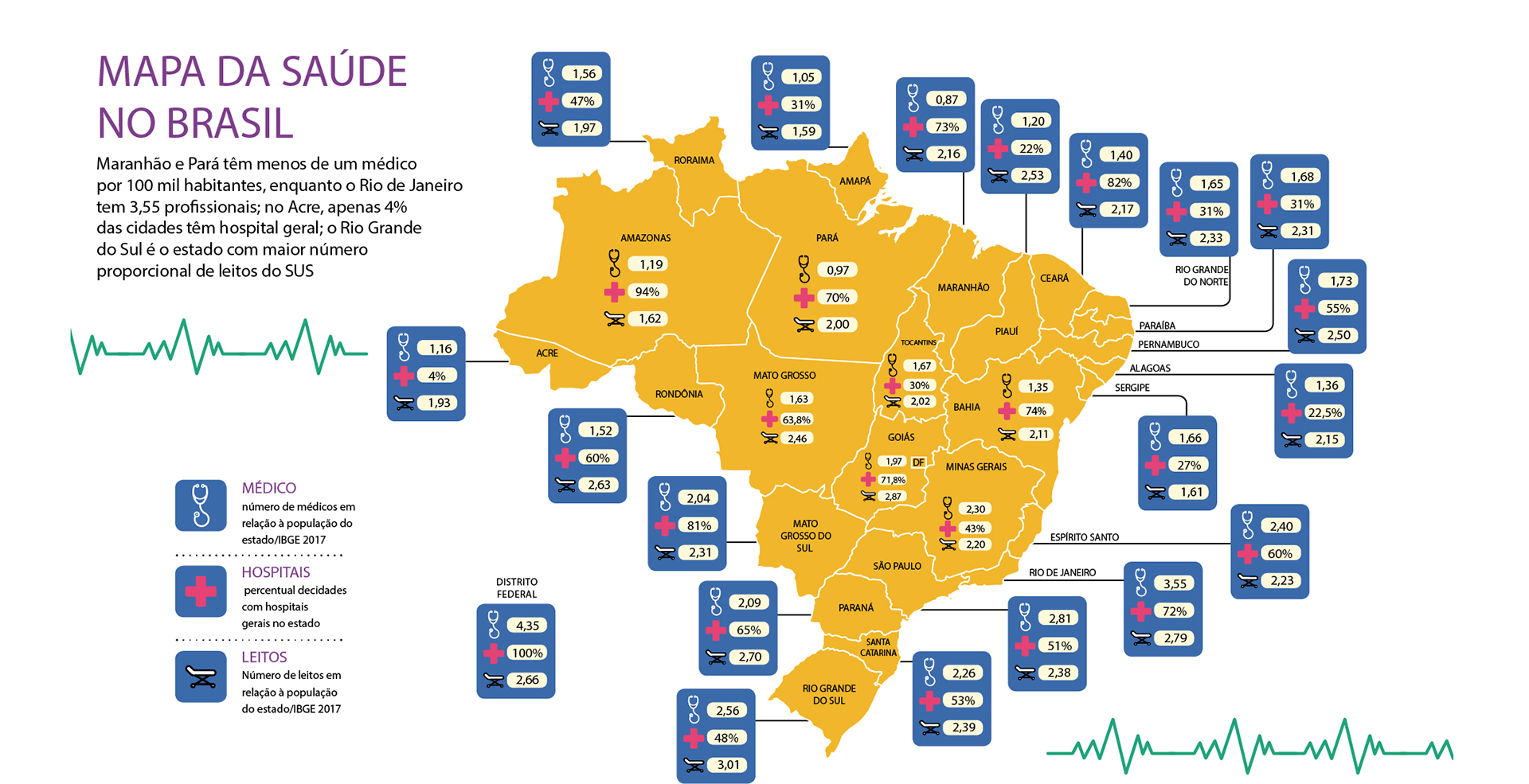
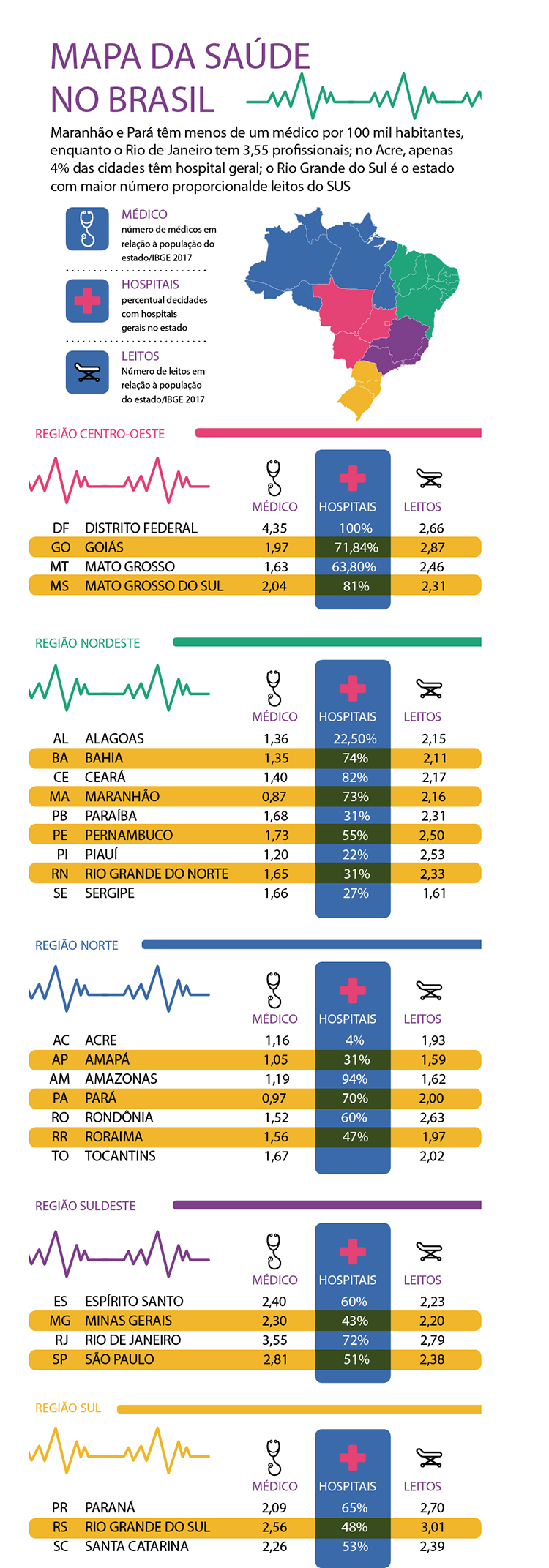
No dicionário, há diversos significados para a palavra calamidade: grande perda, dano, desgraça, destruição que atinge um grande número de pessoas; catástrofe. Todas elas podem ser usadas ao longo deste texto para definir a situação da saúde pública no Brasil, de Norte a Sul. São diversos problemas enfrentados pela população, amplamente noticiados, de forma exaustiva e repetitiva, há muitos anos. Curiosamente, também são tema recorrente de promessas dos candidatos à presidência da República, num círculo vicioso que parece se retroalimentar a cada quatro anos, quando se aproxima uma eleição.
Em alguns estados, a notícia do caos sai no Diário Oficial. Minas Gerais, que tem a segunda maior população entre os 27 estados - 19 milhões de habitantes -, decretou calamidade financeira em dezembro de 2016. Passados 20 meses, não há qualquer sinal de melhora. O decreto agrava uma situação que já era ruim: o processo criterioso de pagamento de fornecedores gera desabastecimento de medicamentos e os recursos constitucionais que devem ser repassados às prefeituras não chegam. "O governo além de empenhar pouco, não está pagando. Ele vem acumulando há dois anos os recibos da saúde", afirma o presidente da Associação Mineira dos Municípios (AMM), Julvan Lacerda.
Segundo ele, a administração estadual deve aproximadamente R$ 4 bilhões às 853 cidades mineiras. "O Estado empenha os recursos, mas não liquida. No fim, os municípios têm de cobrir os gastos do sistema público de saúde", reclama o dirigente da AMM. O presidente do Sindicato dos Médicos (Sinmed-MG), Fernando Luiz de Mendonça, diz que a situação é como uma bola de neve. "O estado prevê um repasse, não o faz, joga sempre para o ano seguinte. Quando isso acontece, as prefeituras lavam as mãos e dizem que não podem fazer nada."
Esta reportagem integra uma série da eder content em parceria com o UOL sobre promessas de campanha. Leia também os capítulos sobre política e corrupção.
A calamidade oficial se repete no Rio Grande do Norte, Mato Grosso, Santa Catarina e Rio de Janeiro, onde não há recursos para investir em hospitais, postos de atendimento e assistência médica para a população. Mas a realidade é que o saldo de promessas de solução cresce na mesma proporção em que faltam remédios, leitos, hospitais, médicos e equipamentos na rede pública Brasil afora.


Nos últimos 20 anos, todos os candidatos à presidência da República que tiveram no mínimo 10% dos votos válidos prometeram universalizar a saúde e garantir a qualidade do atendimento no Sistema Único de Saúde (SUS), além de reduzir a fila de espera para realização de exames, consultas e tratamentos especializados.
Em pesquisa DataFolha realizada em maio deste ano com 2.087 brasileiros, 54% avaliaram o atendimento em serviços do SUS como ruim ou péssimo. Entre os entrevistados, 97% buscaram algum serviço no sistema público nos últimos dois anos. Quando a pesquisa foi realizada, 39% esperavam algum atendimento (consulta, exame ou cirurgia) no SUS - e quase metade desses há mais de seis meses. Ao ouvir a opinião de quem busca esses serviços em diversas cidades, fica claro que as promessas ficaram pelo caminho.
O Brasil incluiu na Constituição de 1988 a obrigatoriedade de "acesso universal e igualitário" aos serviços de saúde. É um dos poucos países no mundo a oferecer assistência médica universal e gratuita para a população. Apesar da avaliação negativa, 88% dos entrevistados em maio pelo DataFolha querem que o SUS seja mantido com acesso universal, integral e gratuito. Mas esse sistema apoia-se num tripé que não tem se mostrado capaz de atender à demanda crescente na rede pública.
Apesar da reserva constitucional de recursos do Orçamento da União para a saúde, que deve ser igual ao valor investido no ano anterior somado à variação nominal do Produto Interno Bruto (PIB), a situação das contas públicas vem retardando repasses aos outros dois gestores do SUS - os estados e municípios. Ao final do ano, a regra constitucional acaba sendo cumprida pelos chamados Restos a Pagar do Orçamento. Porém, como a União responde por cerca de 50% da verba do sistema, o contingenciamento atinge - na ponta - a população que recorre à rede pública de saúde. No primeiro semestre de 2018, o governo federal gastou R$ 53,2 bilhões de um total de R$ 75,9 bilhões do valor obrigatório para o período, segundo dados da execução orçamentária disponíveis no Portal da Transparência.
De Norte a Sul, médicos, gestores do sistema e autoridades locais apontam sobrecarga na rede hospitalar das capitais como consequência de deficiências no atendimento básico de saúde. Esse serviço é prestado pelas prefeituras, que respondem pelo atendimento ambulatorial nas Unidades Básicas de Saúde (UBS), e devem investir 15% das receitas correntes no setor.
Nos anos 2000, houve grande incentivo federal para a expansão da Atenção Primária, diz a médica Carolina Michelin, doutoranda em Saúde Pública na Escuela Nacional de Salud Publica, em Cuba. Com o congelamento dos investimentos federais nos próximos 20 anos, o modelo de formação e expansão em cidades pequenas, que dependem diretamente do incentivo federal, fica comprometido, afirma. "As pessoas acham que os problemas devem ser resolvidos nos hospitais, mas a atenção primária é mais barata para o Estado e o resultado é mais efetivo e digno para o paciente”, observa Carolina.
Isso se traduz em menos hospitais no interior e o crescimento da chamada "ambulância terapia". “Hoje os pequenos hospitais são deficitários e, por falta de recursos, eles fecham. A população é obrigada a pegar a estrada e ir para os grandes centros”, resume o presidente do Conselho Regional de Medicina (CRM) do Rio Grande do Sul, o médico Fernando Mattos.
No Paraná, onde pacientes se acumulam nas emergências das Unidade de Pronto Atendimento e são atendidos em macas nos corredores, 25 cidades perderam hospitais desde 2012. “A superlotação das unidades de urgência reflete a falha da atenção mais básica. E na medida que você não tem as vagas necessárias na Central de Leitos, as pessoas vão ficar nas UPAs e nos prontos-socorros em situações até de perda da dignidade humana”, diz o médico Donizetti Giamberardino Filho, do CRM do estado.
Em Londrina, com mais de meio milhão de habitantes, ambulâncias ficam retidas nas emergências porque não há leitos e as macas dos veículos acabam sendo usadas como camas improvisadas, relata o médico. Segundo a Secretaria Estadual de Saúde, o Paraná perdeu 1.110 leitos gerais do SUS desde 2010.
 Filipe Strazzer/eder content
Filipe Strazzer/eder content No Rio Grande do Sul, com população estimada de 11,3 milhões de pessoas pelo Instituto Brasileiro de Geografia e Estatística (IBGE), menos da metade das cidades possui um hospital. Segundo dados do Ministério da Saúde, apenas 48% dos municípios gaúchos têm ao menos um hospital geral. E vem piorando: nos últimos cinco anos, 16 cidades deixaram de contar com esse tipo de atendimento.
Quando um hospital fecha em alguma cidade brasileira, com ele são desativados também os leitos destinados ao atendimento pelo SUS. De acordo com o Ministério da Saúde, em julho de 2018 havia 496.303 leitos hospitalares no país. Desse total, 332.089 (67%) são vinculados ao SUS - 16,6 mil menos do que havia em julho de 2014. A perda de leitos no sistema público de saúde foi maior na região Sudeste (-8%), seguida do Norte (-4%) e Nordeste (-3,9%).
Desde 2014, o Rio Grande do Sul perdeu 1.067 leitos de internação pelo SUS, e o número de UTIs no Estado é o menor desde 2012. Em algumas localidades, a UTI mais próxima fica a pelo menos cem quilômetros de distância. No outro extremo do país, não é diferente.
No Pará, com 8,5 milhões de habitantes distribuídos em 1,3 milhão de quilômetros quadrados, há vazios assistenciais no atendimento básico de saúde que obrigam a população a se deslocar até a capital, Belém, que tem 92 unidades de atenção primária para 1,45 milhão de habitantes.
No Amazonas, segundo estado mais populoso da região Norte, somente 65% do território tem unidades básicas de saúde. Na capital, Manaus, a cobertura cai para 50%. “É uma situação precária. Falta de atendimento, falta de respeito pela sociedade, um descaso total do governo”, reclamou Joelson da Luz, morador de Manaus, ao deixar o Hospital e Pronto-Socorro 28 de Agosto. Era o quinto dia que ele procurava o hospital. Foi atendido, mas não diagnosticado. “A responsabilidade é dos municípios, mas eles não fazem ou não têm recursos para fazer o investimento adequado e necessário", afirma Waldir Araújo, presidente da Federação Brasileira de Médicos.
 Raimundo Paccó/eder content
Raimundo Paccó/eder content “A gente demora tanto pra ser atendida, e quando chega aqui muitas vezes não tem remédio”, reclama a doméstica Rosângela da Silva, 30 anos, moradora da Ilha de Marajó, a 140 quilômetros da capital paraense. Após uma viagem de quatro horas de barco e uma espera de três horas pelo atendimento médico, ela e a irmã foram informadas que não seria possível internar o sobrinho.
Faltam leitos no Hospital Pronto Socorro Municipal Mário Pinotti, um dos principais centros de atendimento de emergência em Belém. A orientação foi retornar no dia seguinte. “Mandam a gente vir pra cá, de tão longe, às vezes com pouco dinheiro, e tem que passar por essa situação. Eu acho isso uma falta de respeito”, diz Rosângela.
Principal porta de entrada de imigrantes venezuelanos no Brasil, Roraima viu os atendimentos pelo SUS crescerem 300% nos últimos dois anos, segundo o CRM. Segundo a Secretaria de Saúde, o número de estrangeiros atendidos aumentou 6.500% somente em 2017. No Hospital Geral de Roraima e no Pronto Atendimento Airton Rocha, o atendimento a estrangeiros passou de 628 em 2015 para quase 10 mil apenas nos primeiros seis meses de 2018. Com os venezuelanos, chegaram também doenças que estavam erradicadas no país, como sarampo, difteria e meningite bacteriana.
A sobrecarga gerada pela crise humanitária agravou uma situação que já era precária. Com cerca de 450 mil habitantes, o estado tem apenas quatro hospitais de alta complexidade - três estão na capital, Boa Vista, que concentra os pacientes do interior. “Os principais problemas são a falta de insumos, como medicamentos e material médico-hospitalar, e a falta de leitos. Há mais de dez anos, Roraima não tem qualquer aumento expressivo no número de leitos”, diz Blenda Garcia, presidente do CRM do estado.
O governo estadual afirma que passou a investir 18% das receitas em saúde - acima dos 12% obrigatórios, mas avisa que não há recursos suficientes para minimizar os impactos da migração venezuelana. "É uma situação excepcional, atípica, que nenhum governo, no Brasil ou no mundo, está preparado para suportar financeiramente. A saúde não dispõe mais de orçamento para custear esse acréscimo", informou a secretaria.
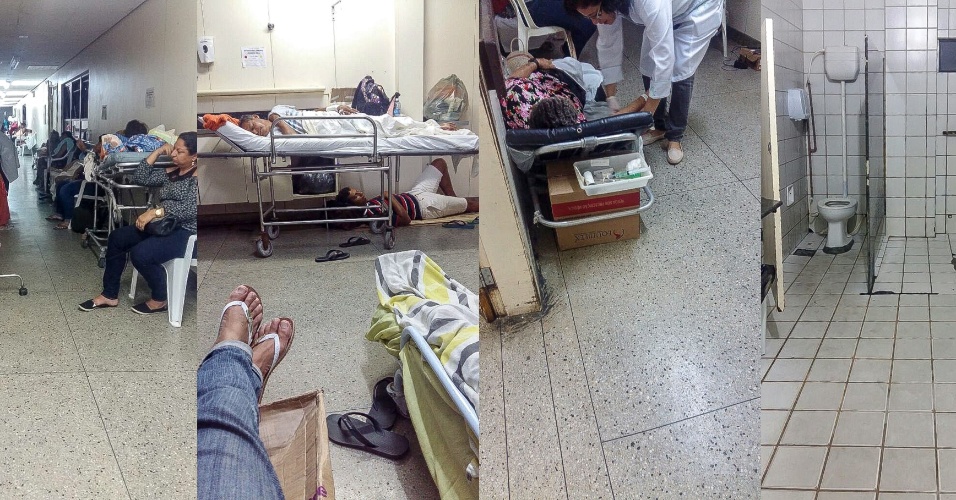 Marina Cardoso/eder content
Marina Cardoso/eder content A falta de leitos levou o Sindicato dos Médicos do Ceará (SindMed-CE) a criar o "Corredômetro". É um levantamento mensal que informa a média diária de pacientes internados nos corredores dos quatro principais hospitais públicos do estado. Em julho deste ano, 337 pessoas estavam alocadas em macas nas galerias das unidades emergenciais, segundo o “Corredômetro”. A contagem, iniciada em abril de 2015, já completou três anos sem solução. Nas redes sociais, o SindiMed cearense resgata a denúncia periodicamente. A assessoria da Secretaria da Saúde do Ceará rebateu as denúncias e disse que vem ampliando o número de leitos no estado para diminuir as filas de atendimento.
A situação é disseminada pela região Nordeste. De 2014 a 2018, a queda no total de leitos clínicos foi de 3,7% na Paraíba, 3,6% na Bahia, 2,7% no Rio Grande do Norte e 1,2% em Pernambuco, segundo o Ministério da Saúde.
No Rio Grande do Norte, onde a saúde está oficialmente em estado de calamidade desde julho de 2017, sete hospitais regionais foram desativados e transformados em unidades básicas de atendimento. Atualmente, apenas 30,5% dos municípios potiguares têm hospital geral, conforme dados do Ministério da Saúde.
No Hospital Monsenhor Walfredo Gurgel, um dos maiores de Natal e gerido pelo Estado, há macas quebradas, corredores lotados de pacientes e ar condicionado sem funcionar. Os banheiros, em condições muito precárias, não tinham água. Faltam até talheres para os pacientes fazerem as refeições. “A decretação de calamidade pública apenas evitou o colapso total, mas não soluciona as graves deficiências”, diz o presidente do Conselho Regional de Medicina potiguar, Marcos Freitas.
A secretaria estadual de Saúde admite os problemas no Hospital Monsenhor Walfredo Gurgel, e informa que foi adotado um modelo de gestão descentralizado para elevar a qualidade da assistência hospitalar. Quanto aos sete hospitais regionais desativados, o governo do Rio Grande do Norte está transferindo a gestão para as prefeituras e "colabora com apoio técnico e financeiro".
Na Paraíba, a falta de leitos virou caso de polícia. A reportagem teve acesso a vários inquéritos civis abertos pelo Ministério Público para investigar mortes de pacientes na rede pública. A suspeita é que algumas unidades hospitalares em João Pessoa estão negando transferência de pacientes de outros municípios sob alegação de falta de vagas nas UTIs. Entre os casos, há três óbitos registrados este ano na UPA de Bayeux, na região metropolitana da capital paraibana. Em João Pessoa, o sistema público perdeu quase 20% dos leitos cirúrgicos desde 2014. Procurada, a Secretaria de Saúde não respondeu à reportagem.
 Raimundo Paccó/eder content
Raimundo Paccó/eder content Os sete hospitais regionais de Mato Grosso entraram em situação de emergência em junho de 2017 e não saíram mais. O resultado é a superlotação permanente do Pronto-Socorro Municipal de Cuiabá, o único da capital. “Ele atende tudo. É a grande mãe do estado, atende também pessoas do Acre, Rondônia, de cidades de fronteira com a Bolívia”, diz o secretário-adjunto da Secretaria Municipal de Saúde de Cuiabá, Milton Corrêa da Costa Neto.
Com população estimada em 3,3 milhões de habitantes pelo IBGE, Cuiabá precisa de mais hospitais públicos. “Não temos hospital estadual. O que estava sendo construído deu problema e está abandonado”, diz o diretor de imprensa do Sindicato dos Médicos do Mato Grosso, Adeildo Martins de Lucena.
É uma referência ao Hospital Central, cujas obras começaram em 1984 e foram abandonadas em 1991. As instalações abrigariam 300 leitos. Entregue na primeira semana de julho de 2018 ainda inacabada, a obra não vai aumentar a oferta de leitos em Cuiabá. O prédio vai abrigar consultórios e piscinas aquecidas para tratamento de hidroterapia do Centro de Reabilitação Integral Dom Aquino Correa, que atende cerca de 2.000 pessoas por mês.
Em Goiás, com quase 7 milhões de habitantes, o governo estadual iniciou um processo de regionalização de hospitais para atender os pacientes do interior. Desde 2010, três unidades municipais já foram estadualizadas e outras três estão em análise. Segundo o ex-superintendente executivo da Secretaria da Saúde Deusdedith Vaz, o estado tem mapeado as regiões carentes de serviços de alta complexidade para reduzir o fluxo para a capital. Foi isso que orientou a construção do Hospital de Uruaçu, no norte goiano, e os hospitais de Águas Lindas e Santo Antônio do Descoberto, no entorno do Distrito Federal. Em obras desde 2001, o Hospital de Urgências de Santo Antônio do Descoberto estava sendo construído pelo município e foi assumido pelo estado em 2014.
Mais do que hospitais, faltam médicos pediatras nas unidades de saúde pública na capital e no interior de Goiás. Com quase dois médicos por habitante - acima da média nacional, segundo o Conselho Federal de Medicina - o estado sofre para contratar pediatras. Eles são apenas 445 num universo de 9 mil médicos registrados na capital. Segundo a assessora técnica da Secretaria de Saúde de Goiânia, Ana Lúcia Leão, foram quatro processos seletivos com vaga para pediatria desde o ano passado. Nenhum teve sucesso. "Chamamos todos que passaram, mas a maioria não foi assinar o contrato. O problema é o salário", diz Ana Lúcia. Como há um teto salarial máximo que a prefeitura tem de cumprir, a saúde pública não consegue concorrer com a iniciativa privada. "Existe um déficit de profissionais, mas estamos tentando suprir de todas as formas", afirma.
No Mato Grosso do Sul, faltam médicos especialistas. A fila de pedidos de consulta se aproxima de 5 mil solicitações apenas na capital. "Tudo tem que ir à Justiça", diz o defensor público da área de saúde de Campo Grande, Hiram Nascimento Cabrita de Santana, que ajuiza ações com frequência para pacientes que precisam de uma simples consulta médica com especialista. Grande parte dessas ações envolve cirurgias eletivas - entre elas, cirurgias ortopédicas. "O quadro da pessoa vai piorando e ela só consegue realizar determinadas cirurgias com ordem judicial, e olhe lá", diz ele. Em maio, a fila para realização de procedimento cirúrgico em ortopedia em Campo Grande tinha mais de 450 pacientes.
No Rio de Janeiro, os seis hospitais e três institutos federais (do Câncer, de Traumatologia e Ortopedia e de Cardiologia) não evitaram que o estado mergulhasse em uma profunda crise no setor de saúde. Faltam 3,5 mil profissionais na maior rede federal de saúde do país, sendo 1,5 mil médicos, segundo o CRM - apesar do Rio de Janeiro ter 3,55 médicos por mil habitantes, a segunda maior proporção do país.
"O Rio vive a maior crise de sua história na saúde pública, um verdadeiro estado de calamidade que atingiu todos os níveis de governo. Não bastasse a falta de recursos, há ainda uma grave crise de recursos humanos", afirma o presidente do Conselho Regional de Medicina do RJ (Cremerj), Nelson Nahon. Segundo ele, os profissionais deixam sistematicamente a rede pública para ingressar na rede privada. Não há concursos, completa, só contratos temporários com a União.

O Hospital Geral de Bonsucesso, na zona norte da capital fluminense, traduz bem a situação. A nova emergência foi inaugurada em fevereiro pela União, mas não tem médicos suficientes para atender a população. O governo federal diz que repassou R$ 5,2 bilhões ao estado em 2017 destinados à saúde, mas o governo fluminense está em estado de calamidade financeira desde junho de 2016 e reduziu os repasses para a rede pública.
O Tribunal de Contas apurou que o estado investiu 10,42% das receitas (R$ 3,77 bilhões) na saúde em 2017 - abaixo do percentual constitucional de 12%. Segundo o Ministério Público Estadual (MP-RJ), só metade disso foi realmente repassado (R$ 1,9 bilhão), e o restante foi contabilizado como Restos a Pagar sem recursos efetivamente em caixa para quitá-los. No primeiro semestre de 2018, o governo fluminense aplicou apenas 4,2% em saúde.
Pelos cálculos da promotoria, o percentual tem diminuído desde 2014. O governo estadual, afirma o MP, tem aplicado anualmente em saúde apenas 6,9%, em média, das receitas elegíveis. Somente em restos a pagar na saúde, o estado tem hoje mais de R$ 6,2 bilhões.
Na lista dos estados com maior percentual de aplicação anual de receitas em saúde em 2016, o Rio de Janeiro ficou na última posição - ou seja, é o estado que menos destina recursos anualmente para o setor. Segundo o Cremerj, R$ 2 bilhões deixaram de ser aplicados na saúde nos últimos três anos pelo Estado. A administração do governador Luiz Fernando Pezão (MDB) diz que o bloqueio das contas desde 2016 para pagamento de dívidas com a União e outros Poderes impediu que os repasses fossem feitos corretamente.
"O grande problema é que o governo estadual não aplica o que a lei manda. Isso gera fechamento de serviços, redução de recursos humanos, de materiais e de medicamentos nas UPAs. Onde havia seis equipes para plantão, hoje tem três. E o Estado não tem repassado sua parte (um terço das despesas) para as UPAs municipais", afirma Nahon.
 Jorge Araujo/Folhapress
Jorge Araujo/Folhapress "São Paulo é um oásis perto do resto do país", afirma o médico Marun David, diretor de defesa profissional da Associação Paulista de Medicina sobre a situação do sistema público de saúde no estado. Ainda assim, há problemas, como longas filas de espera para consultas e exames. Somente na capital, havia mais de um milhão de pedidos na fila no primeiro semestre deste ano, segundo a prefeitura. Desses, quase a metade são de pacientes que aguardam uma consulta com um médico especialista.
Mesmo com o maior número de médicos do país - são 126 mil, segundo o CFM -, faltam profissionais. Segundo David, o sistema público de saúde tem grande dificuldade em repor os médicos que desistem do SUS e partem para a iniciativa privada. "A remuneração baixa é um dos grandes fatores do sucateamento dos hospitais públicos", avalia. Atualmente, o salário inicial de um médico é de R$ 3.933 ao mês por uma jornada semanal de 40 horas, sem bônus de produtividade e gratificações, de acordo com o Portal da Transparência do governo paulista. "A responsabilidade que um médico do SUS assume é incompatível com o salário proposto", reclama o vice-presidente do Conselho Regional de Medicina de São Paulo, Renato Françoso.
Para o representante dos médicos, os prefeitos e governadores recebem recursos para a saúde e não os aplicam no setor porque sempre existe outras prioridades. "Tanto saúde quanto educação não têm tanta visibilidade quanto construir uma ponte”, observa. É esse tipo de mentalidade dos políticos que penaliza a população, critica.
Com 45 milhões de habitantes, o estado mais populoso do Brasil tem investido o valor obrigatório na área da saúde. O aporte de 12% das receitas previsto na Constituição foi cumprido à risca pelo governo paulista nos últimos quatro anos, segundo dados do Ministério da Saúde.
Já os repasses da União ao estado de São Paulo vêm caindo nos últimos quatro anos. O montante repassado ao governo paulista encolheu 18,3% neste período. "Com a contribuição que o governo dá anualmente, sempre vai faltar recursos", afirma David. A Secretaria de Saúde não quis comentar o assunto.
Nada disso é novidade para governantes e parlamentares. Em novembro de 2017, em audiência pública na Comissão de Assuntos Sociais (CAS) do Senado, o presidente do Tribunal de Contas da União, ministro Raimundo Carreiro, resumiu a situação das políticas públicas de saúde no país após ampla auditoria: faltam leitos, equipamentos e, principalmente, médicos no SUS. O sistema público de saúde opera no vermelho; só o que cresce é o saldo de promessas de qualidade no atendimento e redução na fila de espera para realizar exames, consultas e tratamentos especializados.

Prática política é de só dizer o que o eleitor quer ouvir a cada 4 anos
Imagem: Apu Gomes/Folhapress
Foco dos eleitores em 2018, combate à corrupção raramente marcou promessas
Imagem: Fábio Rodrigues Pozzebom/ ABr
Propostas para segurança "dormiram" por anos nas gavetas do Congresso
Imagem: Maurício Maranhão
Propostas de colocar todas as crianças na escola não foram cumpridas
Imagem: Edson Silva/Folhapress